Vida Sana

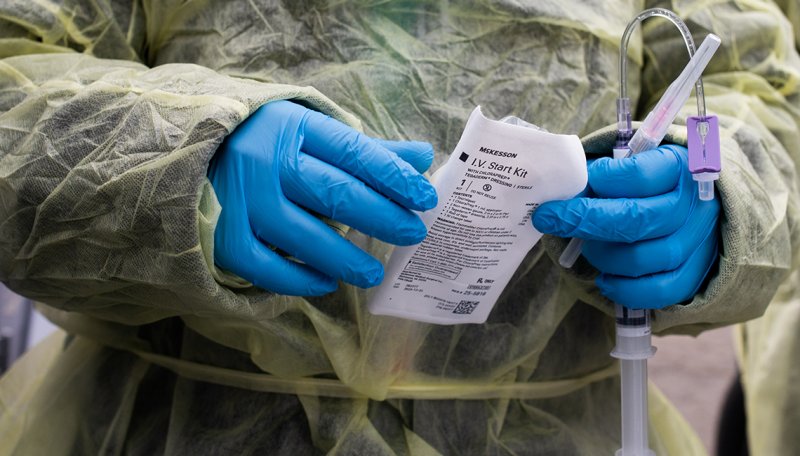
Los anticuerpos monoclonales se promocionan como una manera altamente eficaz de evitar que un caso leve a moderado de COVID-19 se convierta en algo más grave. Pero un nuevo estudio muestra que quienes más se beneficiarían del tratamiento —los adultos mayores con enfermedades crónicas— han sido los menos propensos a recibirlas.
Al analizar datos de más de 1.9 millones de beneficiarios de Medicare que recibieron un diagnóstico de COVID-19 entre noviembre del 2020 y agosto del 2021, un equipo de investigadores encontró que entre quienes no sucumbieron a la enfermedad ni fueron hospitalizados, solo el 7.2% recibieron anticuerpos monoclonales. Estas moléculas fabricadas en laboratorio, que se administran por vía intravenosa, actúan como anticuerpos sustitutos que ayudan a evitar que el virus cause daños generalizados después de una infección.


¡ÚLTIMA OPORTUNIDAD! - Únete a AARP a precios del 2024; las tarifas aumentan en el 2025.
Obtén acceso inmediato a productos exclusivos para socios y cientos de descuentos, una segunda membresía gratis y una suscripción a AARP The Magazine.
Únete a AARP
Más aún, las probabilidades de recibir el tratamiento fueron más altas entre las personas con menos enfermedades crónicas. Alrededor del 23% de los beneficiarios sin enfermedades crónicas tomaron anticuerpos monoclonales, en comparación con el 4.7% de los beneficiarios con seis o más trastornos que los ponen en mayor riesgo de complicaciones por la COVID-19. Los pacientes que recibieron tratamiento también fueron menos propensos a ser negros —una población que ha sido impactada desproporcionadamente por la enfermedad y la muerte por COVID-19— o a estar inscritos en Medicaid. Los hallazgos se publicaron (en inglés) el 4 de febrero en JAMA.
Enfermedades que aumentan el riesgo de COVID-19 grave
- Cáncer
- Enfermedad renal crónica
- Enfermedades hepáticas crónicas
- Enfermedades pulmonares crónicas
- Demencia y otros trastornos neurológicos
- Diabetes
- Enfermedades cardíacas
- Sistema inmunitario debilitado
- Sobrepeso y obesidad
Esta lista no es exhaustiva, pero incluye muchos de los trastornos crónicos que afectan a los adultos mayores.
Fuente: CDC
“Los anticuerpos monoclonales deberían destinarse primero a los pacientes con el mayor riesgo de muerte por COVID-19, pero sucedió lo contrario: los pacientes más saludables fueron los más propensos a recibir tratamiento. Lamentablemente, nuestro sistema federal y estatal para distribuir estos medicamentos les ha fallado a los pacientes más vulnerables”, dijo en un comunicado el Dr. Michael Barnett, profesor adjunto de Política y Administración de Salud en la Facultad de Salud Pública T.H. Chan de Harvard y coautor del estudio.
Los adultos de 65 años o más representan aproximadamente el 75% de las más de 900,000 muertes en Estados Unidos causadas por el coronavirus desde el comienzo de la pandemia, según datos federales. Además de la edad, que es un factor de riesgo de COVID-19 grave, alrededor del 80% de los adultos de 65 años o más tienen al menos una enfermedad crónica que puede empeorar una infección por coronavirus.

































































También te puede interesar
¿Las pastillas contra la COVID pueden acabar con la pandemia?
Los antivirales orales podrían llegar pronto al mercado. Esto es lo que eso significa para el desarrollo de la COVID.
3 cosas que debes saber sobre la variante ómicron
La nueva cepa del coronavirus está causando alarma. Estas son las maneras de protegerte.
Lo que necesitas saber sobre 'flurona' este invierno
La combinación de COVID y gripe se ha detectado en algunos países, entre ellos Estados Unidos. Aquí te explicamos cómo prevenirla.